อาการแสบร้อนกลางอก เรอเปรี้ยว หรือแน่นลิ้นปี่อาจดูเหมือนเรื่องเล็กที่หลายคนเคยเป็น…แต่หากเกิดซ้ำบ่อย โดยเฉพาะหลังอาหารหรือตอนกลางคืน นั่นอาจเป็นสัญญาณของ “โรคกรดไหลย้อน (GERD)” ที่ไม่ควรมองข้าม แม้กรดไหลย้อนจะดูเหมือนภาวะทั่วไป แต่การปล่อยทิ้งไว้โดยไม่รักษา อาจนำไปสู่การอักเสบของหลอดอาหารเรื้อรัง หรือในบางกรณี อาจกลายเป็นความเสี่ยงของมะเร็งหลอดอาหารในอนาคตได้
บทความนี้จึงไม่เพียงอธิบายอาการ สาเหตุ และการวินิจฉัยอย่างละเอียด แต่ยังชี้ทางเลือกใหม่ในการรักษา ทั้งแบบไม่ผ่าตัด ไปจนถึงหัตถการเฉพาะทางที่รองรับ เพื่อให้คุณสามารถกลับมาใช้ชีวิตได้อย่างมีสมดุลอีกครั้ง
กรดไหลย้อนคืออะไร?
กรดไหลย้อน (Gastroesophageal Reflux Disease – GERD) คือภาวะที่น้ำย่อยในกระเพาะอาหาร ไหลย้อนขึ้นมาบริเวณหลอดอาหาร ซึ่งอวัยวะนี้ไม่ได้ถูกออกแบบมาให้สัมผัสกับกรด ส่งผลให้เกิดอาการไม่พึงประสงค์ เช่น แสบร้อนกลางอก (Heartburn), เรอเปรี้ยว, จุกแน่นบริเวณลิ้นปี่ หรือในบางรายอาจมีอาการไอเรื้อรัง เสียงแหบ หรือกลืนลำบากร่วมด้วย
ภาวะนี้เกิดจากความผิดปกติของ กล้ามเนื้อหูรูดหลอดอาหารส่วนล่าง (Lower Esophageal Sphincter – LES) ซึ่งทำหน้าที่เป็น “วาล์ว” ระหว่างหลอดอาหารกับกระเพาะ หากกล้ามเนื้อนี้คลายตัวในเวลาที่ไม่เหมาะสม หรือปิดได้ไม่สนิท น้ำย่อยจึงสามารถไหลย้อนขึ้นมาได้
นอกจาก GERD แบบทั่วไปแล้ว ยังมีรูปแบบพิเศษที่เรียกว่า Laryngopharyngeal Reflux (LPR) หรือ “กรดไหลย้อนขึ้นคอ” ซึ่งมักไม่แสดงอาการแสบร้อนอก แต่จะมีอาการไอบ่อย เสียงแหบ หรือระคายคอหลังตื่นนอนแทน
แม้จะดูเหมือนอาการชั่วคราว แต่หากปล่อยไว้นานโดยไม่รักษา อาจทำให้เยื่อบุหลอดอาหารเกิดการอักเสบเรื้อรัง และพัฒนาไปสู่ภาวะแทรกซ้อน เช่น Barrett’s Esophagus หรือ มะเร็งหลอดอาหาร ได้ในบางราย
ทำไมคนไทยเป็นกรดไหลย้อนมากขึ้น?
ในช่วง 10 ปีที่ผ่านมา “กรดไหลย้อน” ไม่ได้เป็นเพียงโรคของผู้สูงอายุอีกต่อไป แต่กลับกลายเป็นปัญหาที่พบได้มากขึ้นในวัยทำงาน โดยเฉพาะในกลุ่มคนเมือง ซึ่งใช้ชีวิตภายใต้แรงกดดันและความเร่งรีบในทุกมิติ ทั้งพฤติกรรมการกิน การนอน และความเครียดที่แทรกซึมอยู่ในวิถีชีวิตประจำวัน
จากข้อมูลของสถาบันทางเดินอาหารในประเทศไทย พบว่าคนไทยมีแนวโน้มป่วยด้วยกรดไหลย้อนเพิ่มขึ้นต่อเนื่อง โดยเฉพาะในกลุ่มคนอายุ 25–45 ปี ซึ่งเดิมเคยมองว่าเป็นกลุ่มที่ “แข็งแรง” และห่างไกลโรคกระเพาะหรือกรดไหลย้อน
5 ปัจจัยที่ทำให้คนไทยเสี่ยงกรดไหลย้อนมากขึ้น
- วิถีชีวิตเร่งรีบ กินไว เคี้ยวไม่ละเอียด
หลายคนรีบกินข้าวในเวลาไม่ถึง 10 นาที โดยเฉพาะในมื้อกลางวันระหว่างประชุมหรือหน้าจอคอมพิวเตอร์ พฤติกรรมนี้ส่งผลต่อการทำงานของระบบย่อยอาหารโดยตรง ทำให้กระเพาะหลั่งกรดมากเกิน และเสี่ยงต่อการไหลย้อนขึ้นมาที่หลอดอาหาร
- นอนดึก ทำงานเกินเวลา ทานดึกแล้วนอนเลย
พฤติกรรม “กินแล้วนอน” โดยเฉพาะมื้อเย็นที่หนักไขมันหรือคาร์บ เป็นหนึ่งในตัวเร่งให้กรดไหลย้อนพัฒนาเร็วขึ้น เพราะกล้ามเนื้อหูรูดหลอดอาหารยังไม่ทันปิดสนิท น้ำย่อยก็เริ่มไหลย้อนขึ้นมาทำลายเยื่อบุแล้ว
- ความเครียดสะสม ตัวเร่งกรดที่มองไม่เห็น
เมื่อร่างกายอยู่ในภาวะตึงเครียด ระบบประสาทอัตโนมัติจะกระตุ้นการหลั่งกรดในกระเพาะอาหารมากขึ้นโดยไม่รู้ตัว ยิ่งเครียด ยิ่งจุกแน่น ยิ่งเรอเปรี้ยวบ่อย วงจรนี้กลายเป็นสาเหตุที่หลายคนมองข้าม
- น้ำหนักเกิน หรืออ้วนลงพุง
ไขมันรอบเอวที่มากเกินไปจะเพิ่มแรงดันในช่องท้อง ทำให้กรดในกระเพาะถูกรบกวนและไหลย้อนขึ้นง่ายขึ้นกว่าคนที่มีรูปร่างปกติ งานวิจัยยังพบว่า BMI ที่เกินมาตรฐานสัมพันธ์โดยตรงกับความรุนแรงของอาการกรดไหลย้อน
- อาหารและเครื่องดื่มยอดฮิตยุคใหม่
กาแฟเข้ม ขนมปังเนย ชานมไข่มุก หรืออาหารทอดๆ จัดจ้าน เป็นเมนูที่หลายคนติดในชีวิตประจำวัน ทั้งหมดนี้ล้วนเป็นตัวกระตุ้นให้หูรูดหลอดอาหารคลายตัวผิดปกติ และเพิ่มการหลั่งกรดมากเกินจำเป็น
กรดไหลย้อนในคนไทย ไม่ได้เกิดจากปัจจัยเดียว แต่คือผลรวมของพฤติกรรมเล็ก ๆ น้อย ๆ ที่สะสมอยู่ทุกวัน และหากคุณรู้สึกว่าอาการเรอเปรี้ยว แสบกลางอก หรือนอนไม่หลับเพราะรู้สึกจุกแน่นเกิดขึ้นถี่ขึ้น นั่นอาจเป็นสัญญาณเตือนว่าร่างกายคุณเริ่มร้องขอการดูแลแล้ว
อาการและระยะของกรดไหลย้อน
อาการของโรคกรดไหลย้อนไม่ใช่แค่ “แสบกลางอก” เท่านั้น แต่ในความเป็นจริงแล้ว อาการสามารถแสดงออกได้หลายรูปแบบ และมักพัฒนาไปเป็น “หลายระยะ” หากไม่ได้รับการดูแลที่เหมาะสมตั้งแต่ต้น
การเข้าใจแต่ละระยะของโรคนี้ จึงเป็นกุญแจสำคัญในการรักษาอย่างตรงจุด ป้องกันภาวะแทรกซ้อน และฟื้นฟูคุณภาพชีวิตให้กลับมาเป็นปกติ
ระยะที่ 1 เริ่มต้น (Early Stage GERD)
อาการหลัก
- เรอเปรี้ยว
- แสบร้อนบริเวณลิ้นปี่หรือกลางหน้าอก โดยเฉพาะหลังอาหาร
- จุกแน่น รู้สึกอิ่มง่าย
สัญญาณเตือน
- มักเกิดเมื่อทานอาหารมื้อหนัก หรืออาหารรสจัด
- อาการทุเลาเมื่อยืนหรือเดิน
- ยังตอบสนองต่อการปรับพฤติกรรมและยาลดกรดได้ดี
การดูแลที่แนะนำ
เริ่มจากปรับพฤติกรรมการกิน, หลีกเลี่ยงนอนราบหลังอาหาร, ใช้ยา PPI เฉพาะช่วงที่มีอาการ
ระยะที่ 2 เรื้อรัง (Chronic GERD)
อาการหลัก
- อาการเรอเปรี้ยวและแสบร้อนเกิดบ่อยขึ้น
- เสียงแหบ หรือระคายคอหลังตื่นนอน
- มีลมในกระเพาะ จุกเสียดแน่นบ่อย
สัญญาณเตือน
- อาการรบกวนการใช้ชีวิตประจำวัน
- ต้องพึ่งยา PPI เป็นประจำ
- อาจมีกรดไหลย้อนขึ้นมาถึงลำคอ (LPR) โดยไม่มีอาการแสบอกชัดเจน
การดูแลที่แนะนำ
ตรวจวินิจฉัยเพิ่มเติม เช่น ส่องกล้องหลอดอาหาร และเริ่มวางแผนการรักษาที่ครอบคลุมมากขึ้น ทั้งยาระยะยาวหรือหัตถการ
ระยะที่ 3 มีภาวะแทรกซ้อน (Complicated GERD)
อาการหลัก
- กลืนลำบากหรือกลืนเจ็บ
- ไอเรื้อรังโดยไม่ทราบสาเหตุ
- อาเจียนเป็นเลือด หรือถ่ายดำ
สัญญาณเตือน
- อาจเกิดการอักเสบเรื้อรังของเยื่อบุหลอดอาหาร
- ตรวจพบแผล หรือรอยตีบในหลอดอาหาร
- เริ่มสงสัยภาวะ Barrett’s Esophagus (หลอดอาหารเปลี่ยนเซลล์)
การดูแลที่แนะนำ
จำเป็นต้องได้รับการดูแลจากแพทย์เฉพาะทางร่วมกับหัตถการ เช่น Stretta RF, TIF หรือผ่าตัด Fundoplication เพื่อป้องกันโรครุนแรงในอนาคต
ระยะที่ 4 ความเสี่ยงมะเร็ง (Precancerous GERD)
อาการหลัก
- กลืนติดชัดเจน น้ำหนักลดโดยไม่ได้ตั้งใจ
- เจ็บหน้าอกคล้ายโรคหัวใจ
- เหนื่อยง่ายหรือซีดโดยไม่ทราบสาเหตุ
สัญญาณเตือน
- ตรวจพบภาวะ Barrett’s Esophagus
- เยื่อบุหลอดอาหารเริ่มเปลี่ยนเป็นเซลล์ชนิดเสี่ยงต่อมะเร็ง
- ต้องติดตามผลส่องกล้องอย่างต่อเนื่องทุก 6–12 เดือน
การดูแลที่แนะนำ
ต้องอยู่ในการดูแลของทีมแพทย์เฉพาะทางสหสาขา พร้อมแผนป้องกันมะเร็งหลอดอาหารระยะยาว และอาจพิจารณาศัลยกรรม RYGB สำหรับผู้ที่มีภาวะอ้วนร่วมด้วย
อาการกรดไหลย้อน ไม่ได้หยุดแค่ความไม่สบายท้อง แต่สามารถกลายเป็นภัยเงียบต่อสุขภาพในระยะยาว หากคุณมีอาการมากกว่า 2 ครั้ง/สัปดาห์ ติดต่อกันนานกว่า 3 สัปดาห์ เราแนะนำให้เริ่มตรวจวินิจฉัยอย่างจริงจังตั้งแต่วันนี้ เพราะการรักษาตั้งแต่ “ยังไม่รุนแรง” คือทางเลือกที่ดีที่สุด
สาเหตุสำคัญของโรคกรดไหลย้อน
โรคกรดไหลย้อน (GERD) ไม่ใช่โรคที่เกิดขึ้นเฉียบพลันโดยไม่มีที่มา แต่เป็นผลสะสมจากพฤติกรรม สุขภาพ และกลไกในร่างกายที่ค่อย ๆ แปรเปลี่ยนไปอย่างเงียบ ๆ การเข้าใจ “ต้นเหตุ” อย่างแท้จริง จึงเป็นจุดเริ่มต้นของการรักษาที่ตรงจุดและได้ผลระยะยาว
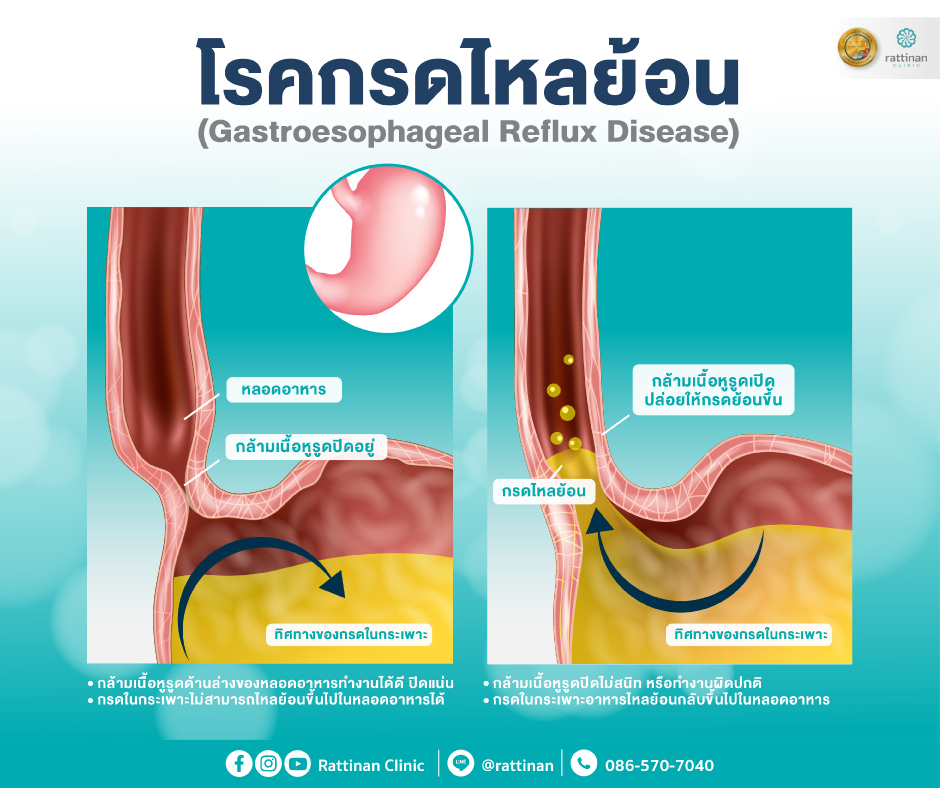
1. ความผิดปกติของกล้ามเนื้อหูรูดหลอดอาหาร (LES Dysfunction)
โดยธรรมชาติ กล้ามเนื้อหูรูดหลอดอาหารส่วนล่าง (Lower Esophageal Sphincter – LES) ทำหน้าที่เสมือน “วาล์ว” ที่เปิดให้กลืนอาหารลงกระเพาะ และปิดทันทีหลังอาหารเข้าสู่กระเพาะ
หากกล้ามเนื้อนี้ “คลายตัวบ่อยเกินไป” หรือ “ปิดไม่สนิท” น้ำย่อยในกระเพาะจะไหลย้อนกลับขึ้นมาที่หลอดอาหาร เกิดเป็นอาการแสบกลางอก จุกแน่น หรือเรอเปรี้ยว
สาเหตุที่ LES ทำงานผิดปกติ เช่น
- กินอาหารมื้อใหญ่ ๆ รวดเร็ว
- การนอนราบหลังทานอาหาร
- แอลกอฮอล์และบุหรี่
- ความเครียดและการนอนไม่พอ
2. โรคอ้วนและไขมันสะสมรอบเอว
ไขมันในช่องท้อง โดยเฉพาะ “พุง” เป็นหนึ่งในปัจจัยเร่งให้กรดไหลย้อนรุนแรงขึ้น เพราะไขมันส่วนนี้จะเพิ่มแรงดันในกระเพาะอาหาร จนกรดไหลย้อนกลับไปที่หลอดอาหารได้ง่าย
งานวิจัยพบว่า ผู้ที่มี BMI ≥ 27 มีโอกาสเกิดกรดไหลย้อนสูงกว่าคนรูปร่างปกติถึง 2.5 เท่า
3. พฤติกรรมการกินและวิถีชีวิตในแบบคนเมือง
ในยุคที่ทุกอย่างต้อง “เร็ว” คนจำนวนมากละเลยมื้ออาหาร กินดึก กินเร็ว หรือเลือกอาหารที่เต็มไปด้วยไขมัน แป้ง และเครื่องดื่มกระตุ้นกรด
อาหารกระตุ้นกรดที่พบบ่อย
- กาแฟ / ชา / น้ำอัดลม
- อาหารทอด / ของมัน / ชีส
- แอลกอฮอล์ / เบียร์ / ไวน์
- ผลไม้รสเปรี้ยวจัด / ซอสมะเขือเทศ
แม้แต่การเคี้ยวหมากฝรั่งมากเกินไป ก็สามารถกระตุ้นการกลืนลมและเพิ่มแรงดันในกระเพาะอาหารได้เช่นกัน
4. ความเครียดเรื้อรังและการพักผ่อนที่ไม่เพียงพอ
เมื่อร่างกายอยู่ในภาวะเครียด ฮอร์โมนคอร์ติซอลจะกระตุ้นให้กระเพาะหลั่งกรดมากขึ้น และส่งผลต่อการบีบตัวของทางเดินอาหารโดยรวม
ในระยะยาว การนอนหลับไม่เพียงพอหรือคุณภาพการนอนต่ำ จะยิ่งเพิ่มความเสี่ยงของ “กรดไหลย้อนตอนกลางคืน” ซึ่งรบกวนวงจรการนอนและคุณภาพชีวิตอย่างมีนัยสำคัญ
5. ยาบางชนิดและโรคประจำตัว
ยาบางกลุ่มที่ใช้บ่อยในกลุ่มผู้ใหญ่ อาจรบกวนการทำงานของ LES หรือเพิ่มกรดในกระเพาะโดยตรง เช่น
- ยาแก้ปวด NSAIDs
- ยาคลายกล้ามเนื้อ
- ยาความดันกลุ่ม Calcium Channel Blocker
- ยารักษาโรคหอบหืดบางประเภท
ขณะเดียวกัน ผู้ที่มีโรคประจำตัว เช่น โรคเบาหวาน, โรคไส้เลื่อนกระบังลม, โรคระบบประสาทบางประเภท ก็อาจมีความเสี่ยงสูงกว่าคนทั่วไปในการเกิดกรดไหลย้อนเรื้อรัง
“โรคกรดไหลย้อน ไม่ได้เกิดจากกรดเพียงอย่างเดียว แต่เป็นผลสะสมของพฤติกรรม การเผาผลาญ และการพักผ่อนที่ไม่สมดุล”
ที่ รัตตินันท์ เราจึงวางแผนรักษาแบบองค์รวม เพื่อจัดการทั้งต้นเหตุและอาการ พร้อมตรวจวิเคราะห์ด้วยเทคโนโลยีล้ำสมัย ให้คุณกลับมาใช้ชีวิตได้เต็มที่อีกครั้ง โดยไม่ต้องพึ่งยาไปตลอดชีวิต
การวินิจฉัยโรคกรดไหลย้อนที่ รัตตินันท์ คลินิก
โรคกรดไหลย้อนมีอาการคล้ายกับหลายภาวะ เช่น โรคกระเพาะ หัวใจขาดเลือด หรือภาวะแพ้อากาศเรื้อรัง การวินิจฉัยที่แม่นยำจึงเป็นจุดเริ่มต้นของการรักษาที่ถูกต้องและยั่งยืน และที่ รัตตินันท์ คลินิก เราให้ความสำคัญกับความละเอียดในทุกขั้นตอน
ด้วยเทคโนโลยีการตรวจทันสมัย และทีมแพทย์เฉพาะทางด้านระบบทางเดินอาหาร เราจึงสามารถวิเคราะห์ปัญหาได้ลึกถึงระดับกลไกการทำงานของร่างกาย เพื่อแยกแยะอาการที่ซับซ้อน และกำหนดแผนรักษาที่เหมาะกับแต่ละบุคคล
ขั้นตอนการวินิจฉัยที่ Rattinan Clinic
1. การซักประวัติและประเมินอาการโดยแพทย์เฉพาะทาง
- วิเคราะห์รูปแบบของอาการ (เช่น เกิดเวลาไหน กระตุ้นด้วยอะไร ดีขึ้นเมื่อไหร่)
- ตรวจร่างกายเบื้องต้นเพื่อแยกภาวะที่มีลักษณะใกล้เคียง
- ประเมินปัจจัยเสี่ยง เช่น น้ำหนักตัว พฤติกรรมการนอน การใช้ยา
2. การส่องกล้องหลอดอาหาร (Upper GI Endoscopy)
- ตรวจดูเยื่อบุหลอดอาหาร กระเพาะ และลำไส้เล็กส่วนต้นแบบเรียลไทม์
- ตรวจหาภาวะแทรกซ้อน เช่น แผลอักเสบ รอยตีบ หรือ Barrett’s Esophagus
- ใช้กล้องขนาดเล็กพิเศษ พร้อมระบบ High-Definition เพื่อลดการระคายเคืองและให้ภาพละเอียดสูง
ที่ รัตตินันท์ คลินิก เราใช้เครื่อง HD Endoscope รุ่นล่าสุด พร้อมระบบบันทึกภาพเพื่อติดตามผลในระยะยาว
3. การตรวจวัดค่ากรดและการไหลย้อน (24-hour pH Monitoring)
- ติดเซนเซอร์วัดระดับกรดที่หลอดอาหารตลอด 24 ชั่วโมง
- วิเคราะห์จำนวนครั้งของการไหลย้อน และความสัมพันธ์กับอาการ
- จำเป็นสำหรับผู้ที่อาการไม่ตอบสนองต่อยา หรือมีอาการไม่ชัดเจน
เหมาะกับผู้ที่สงสัย LPR (กรดไหลย้อนขึ้นคอ) หรือผู้ที่กำลังพิจารณาการผ่าตัด/หัตถการเฉพาะทาง
4. การตรวจวัดแรงบีบของหลอดอาหาร (Esophageal Manometry)
- ตรวจการทำงานของกล้ามเนื้อหลอดอาหารและหูรูด
- ใช้เพื่อวางแผนการรักษาโดยเฉพาะก่อนหัตถการ เช่น Fundoplication หรือ TIF
5. การประเมินร่วมกับแพทย์เฉพาะทางด้านโรคอ้วน (Bariatric Evaluation)
- สำหรับผู้ที่มี BMI ≥ 27 ร่วมกับอาการกรดไหลย้อนเรื้อรัง
- พิจารณาทางเลือกเพิ่มเติม เช่น การผ่าตัด Roux-en-Y Gastric Bypass (ผ่าตัดกระเพาะแบบบายพาส) ซึ่งมีงานวิจัยรองรับว่าสามารถลดกรดไหลย้อนได้ในระยะยาว
เพราะเราเชื่อว่า “วินิจฉัยที่ดี คือครึ่งหนึ่งของการรักษาที่ถูกต้อง”
ที่ รัตตินันท์ คลินิก เราไม่เพียงตรวจหาอาการ แต่ยังพิจารณา ต้นเหตุเชิงลึก และบริบทสุขภาพโดยรวมของคุณ เพื่อออกแบบแผนดูแลที่เฉพาะเจาะจงและตรงกับเป้าหมายชีวิตของแต่ละบุคคล
แนวทางรักษาแบบ “Step-Up → Step-Across” ปี 2025
การรักษาโรคกรดไหลย้อนในปัจจุบัน ไม่ได้ใช้แนวทาง “หนึ่งวิธีสำหรับทุกคน” อีกต่อไป ที่ รัตตินันท์ คลินิก เรานำเสนอแนวทาง “Step-Up → Step-Across” ซึ่งออกแบบให้สอดคล้องกับความรุนแรงของอาการ กลไกของโรค และไลฟ์สไตล์ของแต่ละบุคคล เริ่มจากวิธีง่ายที่สุด ไปสู่ทางเลือกที่ซับซ้อนขึ้นโดยไม่รีบร้อน พร้อมปรับข้ามแนวทาง (Step-Across) เมื่อลักษณะผู้ป่วยเหมาะกับวิธีเฉพาะทาง
ขั้นที่ 1 ปรับพฤติกรรม & โภชนาการ (Lifestyle & Diet Therapy)
เหมาะสำหรับ ผู้ป่วยระยะเริ่มต้น หรืออาการไม่บ่อย
| กลยุทธ์ | เป้าหมาย |
| รับประทานอาหารมื้อเล็กลงแต่บ่อยขึ้น | ลดแรงดันในกระเพาะอาหาร |
| งดอาหารก่อนนอน ≥ 3 ชั่วโมง | ป้องกันกรดย้อนกลางคืน |
| หลีกเลี่ยงอาหารกระตุ้น เช่น กาแฟ, แอลกอฮอล์, ของทอด | ลดการคลายตัวของ LES |
| นอนตะแคงซ้าย & ยกหัวเตียง 6–8 นิ้ว | ลดโอกาสกรดไหลย้อนขณะหลับ |
| ลดน้ำหนักหาก BMI > 25 | ลดแรงดันช่องท้องที่ดันกรดกลับขึ้น |
งานวิจัยปี 2024 พบว่าการลดคาร์โบไฮเดรตอย่างเหมาะสมช่วยลดความถี่ของอาการเรอเปรี้ยวได้ถึง 32%
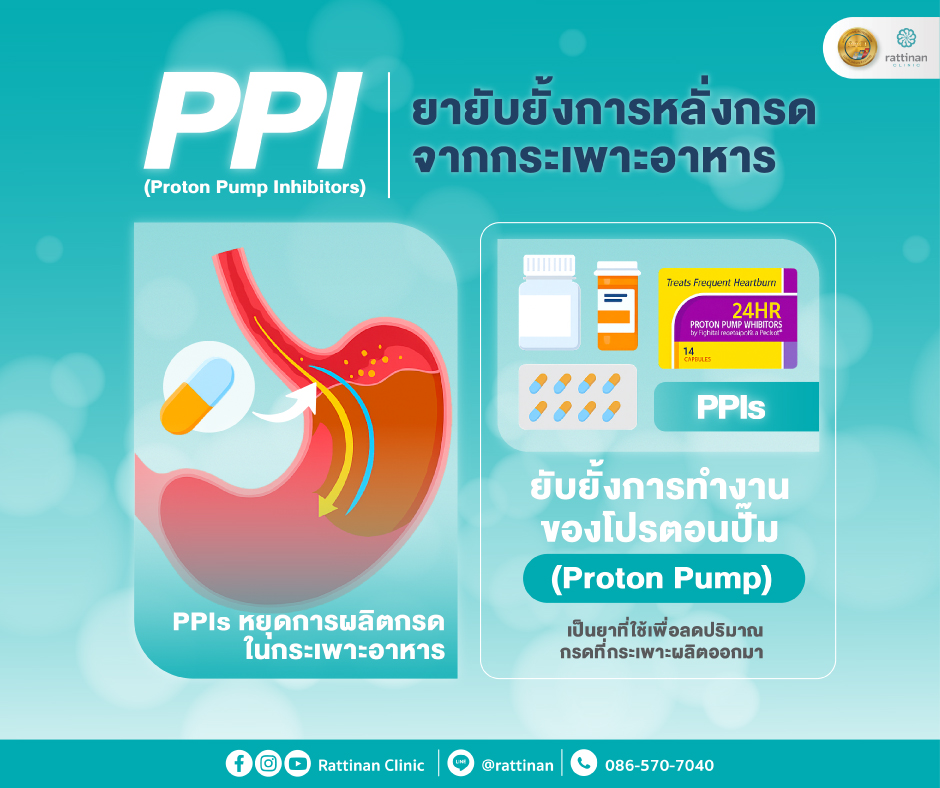
ขั้นที่ 2 การใช้ยา (Medical Therapy)
เหมาะสำหรับ ผู้ที่อาการไม่ดีขึ้นด้วยพฤติกรรม หรือมีอาการบ่อย/รบกวนชีวิต
| ยาที่ใช้บ่อย | กลไก |
| PPI (Omeprazole, Esomeprazole) | ยับยั้งการหลั่งกรดระดับลึก |
| H2 Blocker | ใช้เสริมกรณี PPI ไม่เพียงพอ |
| Antacid / Alginates | บรรเทาอาการเฉียบพลัน |
| Prokinetic (Domperidone, Mosapride) | เพิ่มการเคลื่อนตัวของอาหาร ลดเวลาอาหารค้างในกระเพาะ |
วิธีนี้ แพทย์จะวางแผนใช้ยาแบบ “Short-Term Targeted” เพื่อหลีกเลี่ยงผลข้างเคียงจากการใช้ยาเรื้อรังโดยไม่จำเป็น
ขั้นที่ 3 หัตถการแบบไม่ผ่าตัด (Advanced Endoscopic Therapies)
เหมาะสำหรับ ผู้ที่อาการไม่ตอบสนองต่อยา, ต้องการลดการใช้ยา, หรือมีข้อจำกัดในการผ่าตัด
| เทคนิค | รายละเอียด |
| TIF 2.0 (Transoral Incisionless Fundoplication) | ใช้เครื่องมือผ่านปากเพื่อเสริมความแข็งแรงของ LES โดยไม่ต้องผ่าตัด |
| Stretta Radiofrequency | ปล่อยคลื่น RF ไปยัง LES เพื่อกระตุ้นให้กล้ามเนื้อหดตัวและทำงานดีขึ้น |
| LINX System (Magnetic Sphincter Augmentation) | ฝังวงแหวนแม่เหล็กขนาดเล็กรอบ LES เพื่อป้องกันกรดไหลย้อนขณะยังอนุญาตให้กลืนอาหารได้ปกติ |
วิธีเหล่านี้เหมาะกับผู้ที่ “ยังไม่อยากผ่าตัด” แต่ต้องการทางออกที่ยั่งยืน และฟื้นตัวรวดเร็วใน 1–3 วัน
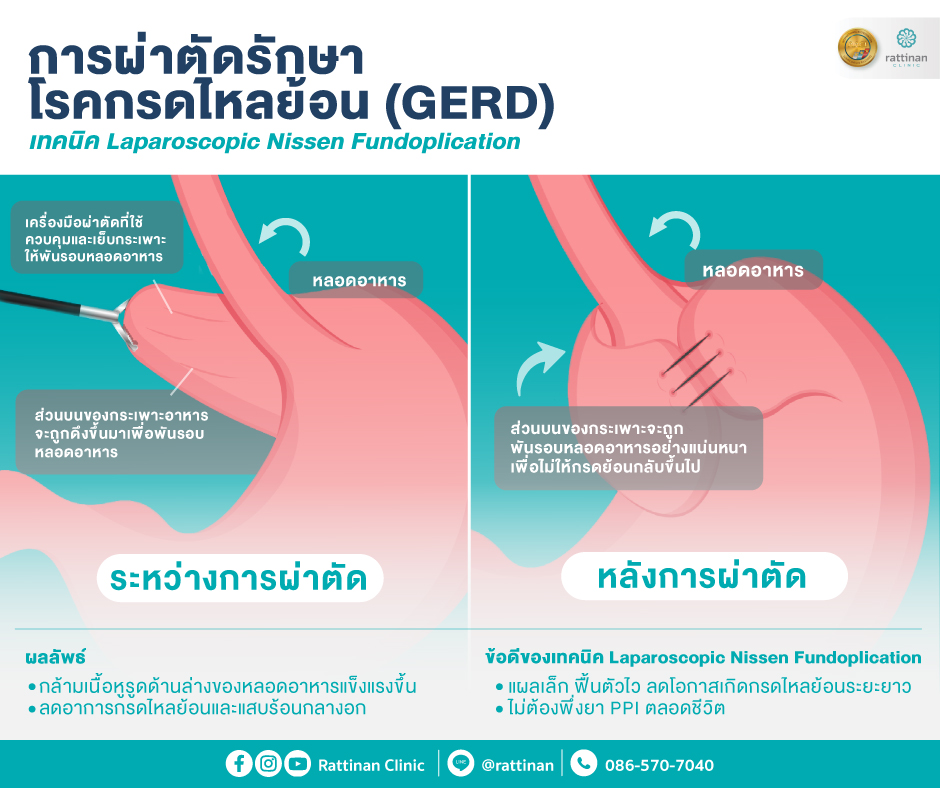
ขั้นที่ 4 ศัลยกรรมเฉพาะทาง (Surgical Solutions)
เหมาะสำหรับ ผู้ที่มีภาวะแทรกซ้อน, Barrett’s Esophagus, หรือมีโรคอ้วนร่วมด้วย
| ทางเลือก | เหมาะกับ |
| Nissen Fundoplication | ผู้ที่ LES เสื่อมแต่ไม่มีโรคอ้วนร่วม |
| Toupet / Dor Fundoplication | ใช้ในบางกรณีที่ LES อ่อนแรงร่วมกับความผิดปกติอื่น |
| Roux-en-Y Gastric Bypass (RYGB) | ผู้ป่วยที่เป็น กรดไหลย้อน + โรคอ้วน (BMI ≥ 35) มีงานวิจัยยืนยันว่าช่วยให้กรดไหลย้อนดีขึ้นถึง 70–80% และลดการใช้ยาในระยะยาวได้จริง |
รัตตินันท์ คลินิก เป็นหนึ่งในไม่กี่แห่งในไทยที่มีศัลยแพทย์เฉพาะทาง Bariatric + Anti-Reflux Surgery ในทีมเดียวกัน ช่วยดูแลครอบคลุมทั้งสองมิติ
ไม่ใช่แค่รักษา แต่ “เลือกวิธีที่ใช่สำหรับคุณ”
ไม่ว่าคุณจะอยู่ในระยะเริ่มต้น ต้องการหยุดยา หรือต้องการทางออกถาวร เราออกแบบแผนการรักษาเฉพาะบุคคล ด้วยเทคโนโลยีทันสมัย และทีมแพทย์เฉพาะทางจากหลายสาขา เพื่อให้คุณกลับไปใช้ชีวิตที่สบายขึ้นอย่างแท้จริง

ศัลยแพทย์ผู้ดำเนินการรักษา
น.อ นพ.ปณต ยิ้มเจริญ (Dr. Panot Yimcharoen)กรดไหลย้อนกลางคืนทำอย่างไร?
หลายคนอาจเคยมีประสบการณ์ สะดุ้งตื่นกลางดึกเพราะแสบร้อนบริเวณลิ้นปี่ หรือรู้สึกจุกแน่นและกลืนน้ำลายลำบาก สิ่งเหล่านี้ไม่ใช่ฝันร้าย แต่คืออาการของ “กรดไหลย้อนกลางคืน” ซึ่งอาจส่งผลกระทบต่อทั้งคุณภาพการนอน สุขภาพหัวใจ ไปจนถึงสุขภาพช่องปาก หากไม่ได้รับการดูแลที่เหมาะสม
เพราะขณะเรานอนหลับ ระบบการกลืนจะหยุดทำงาน และแรงโน้มถ่วงก็ลดลง ทำให้กรดจากกระเพาะมีโอกาสไหลย้อนขึ้นหลอดอาหารได้นานและสูงกว่าตอนกลางวันหลายเท่า
5 วิธีจัดการ “กรดไหลย้อนตอนกลางคืน” แบบเห็นผลจริง
1. งดอาหารก่อนนอนอย่างน้อย 3 ชั่วโมง
อาหารที่ยังตกค้างในกระเพาะก่อนนอน จะเพิ่มแรงดันและกรดในกระเพาะ ทำให้มีโอกาสไหลย้อนสูงมาก โดยเฉพาะอาหารที่มีไขมันสูงหรือคาร์โบไฮเดรตเชิงซ้อน เช่น ข้าวเหนียว ชีส ขนมหวาน
แนะนำให้มื้อเย็นเบา ทานโปรตีนย่อยง่าย และหลีกเลี่ยงของทอดหรือเผ็ดจัด
2. ยกหัวเตียง 6–8 นิ้ว แทนการใช้หมอนสูง
การใช้หมอนหลายใบอาจทำให้คอพับผิดธรรมชาติ แต่การ ยกทั้งเตียงฝั่งศีรษะให้สูงขึ้น จะช่วยให้กรดไม่ย้อนกลับขึ้นมาระหว่างนอนหลับ โดยยังคงสรีระที่เหมาะสม
ใช้ “หมอนลิ่ม” หรือบล็อกเสริมขาเตียงด้านหัวเป็นทางเลือกที่ปลอดภัยและได้ผลกว่าหมอนทั่วไป
3. นอนตะแคงซ้าย (Left Lateral Decubitus Position)
งานวิจัยทางการแพทย์ยืนยันว่า การนอนตะแคงซ้ายช่วยให้กรดอยู่ในกระเพาะได้นานขึ้น และลดโอกาสไหลย้อนผ่าน LES ได้ถึง 50–60% เมื่อเทียบกับนอนหงายหรือตะแคงขวา
หากตื่นมาแล้วแสบหน้าอกช่วงตี 3–ตี 5 ลองเปลี่ยนท่านอนทันทีเป็นตะแคงซ้าย พร้อมดื่มน้ำอุณหภูมิห้องเล็กน้อย
4. ใช้ยาที่เหมาะกับเวลากลางคืน
ในบางกรณี แพทย์อาจแนะนำให้ใช้ยาแบบออกฤทธิ์ยาว (PPI ก่อนอาหารเย็น หรือ H2 Blocker ก่อนนอน) เพื่อควบคุมกรดตลอดช่วงกลางคืน ซึ่งเป็นช่วงที่ระบบย่อยอาหารชะลอตัว
ควรปรึกษาแพทย์ก่อนปรับยาเอง เพื่อป้องกันผลข้างเคียงจากการใช้ยาต่อเนื่องเกินความจำเป็น
5. สังเกตปัจจัยกระตุ้น และใช้ Sleep Tracker ร่วม
หลายคนไม่รู้ว่าพฤติกรรมบางอย่าง เช่น ดื่มชาเย็นตอนเย็น เล่นมือถือจนดึก หรือเครียดก่อนนอน ล้วนเป็นตัวกระตุ้น “กรดหลับลึก”
การใช้แอป Sleep Tracker ช่วยเช็กเวลาที่อาการกำเริบ ช่วยให้แพทย์วิเคราะห์สาเหตุร่วมได้แม่นยำขึ้น
หากคุณพบว่าอาการกรดไหลย้อนกลางคืนเกิดขึ้นบ่อยเกิน 2 ครั้ง/สัปดาห์ หรือแม้ปรับพฤติกรรมแล้วยังไม่ดีขึ้น อาจถึงเวลา “ตรวจลึกกว่าที่เคย” ด้วย 24-hour pH-Monitoring, Sleep-Posture Assessment หรือแม้แต่พิจารณา TIF / Stretta / RYGB ที่ให้ผลควบคุมอาการในระยะยาวโดยไม่ต้องใช้ยาไปตลอดชีวิต
กินอะไรลดกรดไหลย้อน & ควรเลี่ยงอะไรบ้าง
การเลือกอาหารที่เหมาะสม เปรียบเสมือน “ยารักษาธรรมชาติ” สำหรับผู้ที่มีอาการกรดไหลย้อน โดยเฉพาะในผู้ที่ต้องการหลีกเลี่ยงการใช้ยาระยะยาว หรืออยู่ในระยะเริ่มต้นของโรค
อาหารบางชนิดช่วยลดการหลั่งกรด บรรเทาอาการจุกแน่น และเสริมกลไกการย่อยให้สมดุล ในขณะที่อาหารอีกหลายอย่าง กลับเป็นตัวกระตุ้นให้กล้ามเนื้อหูรูดหลอดอาหารคลายตัวผิดเวลา และเร่งให้อาการกำเริบซ้ำ ๆ โดยไม่รู้ตัว
อาหารที่ “ช่วยลด” อาการกรดไหลย้อน
| ประเภท | ตัวอย่างอาหาร | คุณสมบัติเด่น |
| ผักใบเขียว | ตำลึง, ผักบุ้ง, คะน้า | มีใยอาหารสูง ย่อยง่าย ไม่กระตุ้นกรด |
| ผลไม้ที่ไม่เปรี้ยว | กล้วยน้ำว้า, แอปเปิ้ลเขียว, แคนตาลูป | ช่วยเคลือบกระเพาะ บรรเทาอาการแสบร้อน |
| โปรตีนไขมันต่ำ | อกไก่ต้ม, เต้าหู้, ปลาอบ | ย่อยง่าย ไม่กระตุ้นกรดในกระเพาะ |
| ขิง (สดหรือต้ม) | น้ำขิงอุ่น, ขิงฝานต้มจิบ | มีฤทธิ์ต้านการอักเสบ และช่วยผ่อนคลายทางเดินอาหาร |
| ข้าวไม่ขัดสี / ข้าวโอ๊ต | ข้าวกล้อง, ข้าวโอ๊ตต้ม | ให้พลังงานย่อยง่าย ดูดซับกรดได้ดี |
| น้ำเปล่าอุณหภูมิห้อง | จิบบ่อยระหว่างวัน | ช่วยเจือจางกรดในกระเพาะ และล้างคราบกรดที่ย้อนขึ้นมา |
เคล็ดลับ ทานมื้อเล็ก ๆ แต่ถี่ขึ้น เพื่อไม่ให้กระเพาะขยายตัวมากเกินจำเป็นในแต่ละมื้อ
อาหารและเครื่องดื่มที่ควรเลี่ยง
| ประเภท | ตัวอย่างอาหาร | เหตุผลที่ควรหลีกเลี่ยง |
| อาหารไขมันสูง | ของทอด, เนื้อสัตว์ติดมัน, เบเกอรี่ | ทำให้กระเพาะย่อยช้า และกระตุ้นให้ LES คลายตัว |
| เครื่องดื่มกระตุ้นกรด | กาแฟ, น้ำอัดลม, แอลกอฮอล์ | เพิ่มการหลั่งกรดและลดการหดตัวของหูรูดหลอดอาหาร |
| ผลไม้เปรี้ยว | ส้ม, มะนาว, มะม่วงดิบ, สับปะรด | มีกรดสูง กระตุ้นอาการแสบร้อน |
| ช็อกโกแลต / ชีส / นมวัว | โดยเฉพาะชนิดไขมันสูง | มีสาร Theobromine & ไขมันสูง ซึ่งกระตุ้นการไหลย้อน |
| อาหารรสจัด | ของเผ็ด, ของหมักดอง | ทำให้เยื่อบุหลอดอาหารระคายเคืองมากขึ้น |
| การเคี้ยวหมากฝรั่ง / สูบบุหรี่ | โดยเฉพาะหลังอาหาร | เพิ่มการกลืนลมและความดันในกระเพาะอาหาร |
Rattinan Tips “ไม่ได้ห้ามกินตลอดชีวิต แต่อย่ากินตอนเสี่ยง”
ผู้ที่มีอาการกรดไหลย้อน ควรเลือกอาหารให้เหมาะกับช่วงเวลา เช่น งดกาแฟช่วงเช้าในวันที่นอนไม่พอ หรือเลี่ยงของทอดมื้อค่ำก่อนเข้านอน
การรู้จักร่างกายตนเอง และสังเกตว่า “อะไรกระตุ้นอาการ” จะช่วยให้ควบคุมโรคได้โดยไม่ต้องตัดทุกอย่างออกจากชีวิต
คำถามที่พบบ่อยเกี่ยวกับโรคกรดไหลย้อน (GERD)
หากอาการยังอยู่ในระยะเริ่มต้น และผู้ป่วยสามารถปรับพฤติกรรมได้อย่างเหมาะสม บางรายอาการอาจดีขึ้นภายใน 2–4 สัปดาห์ อย่างไรก็ตาม มีประมาณ 20% ของผู้ป่วยที่จำเป็นต้องใช้ยา หรือเข้ารับหัตถการเสริม เพื่อป้องกันภาวะแทรกซ้อนในระยะยาว
อาหารที่ควรหลีกเลี่ยง ได้แก่ กาแฟ แอลกอฮอล์ ช็อกโกแลต ของทอดหรือของมัน น้ำอัดลม และอาหารที่มีรสจัด เช่น เปรี้ยวจัดหรือเผ็ดจัด
งานวิจัยหลายชิ้นพบว่า การนอนตะแคงซ้ายร่วมกับการยกหัวเตียงสูงประมาณ 15–20 เซนติเมตร สามารถลดอาการกรดไหลย้อนในช่วงกลางคืนได้อย่างมีประสิทธิภาพที่สุด
ควรงดรับประทานอาหารก่อนนอนอย่างน้อย 3 ชั่วโมง ยกหัวเตียงให้สูง นอนตะแคงซ้าย รับประทานยา PPI ในมื้อเย็น และหลีกเลี่ยงเครื่องดื่มที่มีคาเฟอีนหลังเวลา 15.00 น.
เริ่มต้นด้วยการปรับพฤติกรรมร่วมกับการใช้ยา PPI อย่างน้อย 8 สัปดาห์ หากอาการยังไม่ดีขึ้น อาจจำเป็นต้องตรวจส่องกล้องทางเดินอาหาร และพิจารณาหัตถการเพิ่มเติม เช่น TIF (Transoral Incisionless Fundoplication), MSA (Magnetic Sphincter Augmentation) หรือการผ่าตัดแบบ RYGB (Roux-en-Y Gastric Bypass)
หากคุณมีอาการแม้จะเลือกอาหารอย่างดีแล้ว…
นั่นอาจเป็นสัญญาณว่า “ต้นเหตุ” ของกรดไหลย้อนในร่างกายคุณลึกกว่าที่คิด รัตตินันท์ คลินิก มีทีมแพทย์เฉพาะทางและเครื่องมือวินิจฉัยทันสมัย พร้อมวิเคราะห์โครงสร้างทางเดินอาหารของคุณแบบเจาะลึก เพื่อออกแบบแนวทางการรักษาและอาหารเฉพาะบุคคล ไม่ใช่แค่บอกให้ “งดกาแฟ” แต่บอกได้ว่าทำไม และจะอยู่กับสิ่งที่ชอบได้อย่างไรโดยไม่ต้องทนเจ็บอีกต่อไป


 English
English Chinese
Chinese Indonesian
Indonesian
