ยานอนหลับ กับ อาการนอนไม่หลับ (insomnia) เป็นอาการที่คนเรารู้สึกว่าตนเองนอนหลับไม่เพียงพอ หรือหลับได้ไม่ดีพอ ทำให้มีผลกระทบต่อชีวิตประจำวัน เช่น บางคนอาจจะมีอาการนอนหลับยาก ต้องใช้เวลามากกว่า 30 นาทีขึ้นไปถึงจะหลับได้ บางคนนอนหลับไม่ต่อเนื่อง มีตื่นกลางดึกบ่อย หรือตื่นเช้าเกินไปและไม่สามารถหลับต่อได้ ส่งผลทำให้เกิดอาการในเวลากลางวัน เช่น มีอาการอ่อนเพลีย ขาดสมาธิ ความจำไม่ดี ไม่สามารถทำงานซับซ้อนที่ต้องการการตัดสินใจฉับไวได้
ความผิดปกติด้านการนอนมักพบในผู้หญิงมากกว่าผู้ชาย ความผิดปกตินี้จะพบมากขึ้นตามอายุ จากการศึกษาปัญหาการนอนในแผนกผู้ป่วยนอกจิตเวชศาสตร์ผู้สูงอายุ พบว่าผู้สูงอายุมีปัญหาการนอนถึงร้อยละ 59.3 และใช้ยานอนหลับถึงร้อยละ 37.34 เลยทีเดียว
อาการนอนไม่หลับ มีกี่ระยะ?
สามารถแบ่งตามระยะเวลาของอาการได้ดังนี้
- เป็นการนอนไม่หลับชั่วคราว (transient insomnia) พบในคนปกติที่เกิดความเครียดเฉียบพลัน (acute stress) เช่น การเข้านอนโรงพยาบาลเพื่อเตรียมการผ่าตัด การต้องพูดต่อสาธารณชนวันรุ่งขึ้น หรือเกิดจากการเปลี่ยนตารางเวลาหลับนอนทันที เช่น การบินข้ามประเทศที่เวลาต่างจากเดิมมาก ซึ่งอาการนอนไม่หลับชั่วคราวนี้มักเป็นติดต่อกันเพียง 2 ถึง 3 วัน
- การนอนไม่หลับระยะสั้น (short-term insomnia) มักสัมพันธ์กับความเครียดทางครอบครัว การงาน หรือกังวลต่อความเจ็บป่วยทางร่างกายที่รุนแรง อาการนี้อาจเป็นติดต่อกันได้นานถึง 3 สัปดาห์
- การนอนไม่หลับระยะยาว (long-term insomnia) หรือการนอนไม่หลับเรื้อรัง (chronic insomnia) นั้นพบว่าผู้ป่วยที่มีอาการนอนไม่หลับเรื้อรังประมาณ 1 ใน 3 ถึงครึ่งหนึ่งเป็นโรคทางจิตเวช นอกนั้นจะสัมพันธ์กับการติดเหล้าหรือสารเสพย์ติด โรคทางร่างกาย เช่น โรคกระเพาะ โรคหอบหืด โรคทางการนอนหลับ เช่น หยุดหายใจขณะหลับ (sleep apnea), ภาวะขากระตุกขณะนอนหลับ (periodic limb movement disorder), การนอนหลับและการตื่นช้าลงกว่าเวลาที่ต้องการ (delayed sleep phase syndrome) เป็นต้น

สาเหตุของอาการนอนไม่หลับ
โดยปัจจัยหลักๆ ที่เป็นสาเหตุของอาการนอนไม่หลับ มีดังนี้
- สภาวะทางอารมณ์ ไม่ว่าจะเป็น ความเครียด การวิตกกังวล หรือมีอาการซึมเศร้า
- ความสมดุลของฮอร์โมนในร่างกาย เนื่องจากถ้าร่างกายมีความผิดปกติ ก็อาจจะมีการผลิตฮอร์โมนบางชนิดมากหรือน้อยกว่าปกติ และส่งผลต่อการนอนหลับ เช่น มีฮอร์โมน ดีเอชอีเอ (DHEA) หรือฮอร์โมนความสุขต่ำเกินไป, มีคอร์ติซอล (Cortisol) หรือฮอร์โมนความเครียดสูงเกินไป
- สภาพแวดล้อม ไม่ว่าจะเป็น สภาพแวดล้อมภายในห้องนอน หรือพฤติกรรมต่างๆ ก่อนเข้านอน เช่น การชอบเล่นมือถือก่อนนอน ที่อาจจะทําให้แสงสีฟ้าเข้าไปยับยั้งการหลั่งเมลาโทนิน (Melatonin) ในร่างกาย ส่งผลให้เรานอนหลับได้ยากขึ้น
รักษาอาการนอนไม่หลับ มีกี่วิธี ?
การรักษาอาการนอนไม่หลับ มีหลายวิธี ซึ่งอาจต้องใช้ร่วมกัน ได้แก่
- การปรับพฤติกรรม เช่น การให้สุขศึกษาด้านการนอน (sleep hygiene instruction) การควบคุมสิ่งเร้า (stimulus control) การควบคุมระยะเวลาการนอน (sleep restriction) การฝึกการผ่อนคลาย (relaxation training) และการทำจิตบำบัด เพื่อให้ผู้ป่วยปรับความเข้าใจเกี่ยวกับอาการนอนไม่หลับ
- การใช้ ยานอนหลับ เช่น ยา barbiturates, choral hydrate, benzodiazepines เป็นต้น
- การใช้ยาที่มีฤทธิ์ง่วงเป็นผลข้างเคียงเพื่อช่วยให้หลับง่ายขึ้น เช่น ยาแก้ภูมิแพ้ (antihistamines) ยาต้านเศร้ากลุ่มไตรไซคลิก (Tricyclics Antidepressants) เป็นต้น
- การใช้สารธรรมชาติ หรืออาหารเสริมช่วยการนอน เช่น เมลาโทนิน (melatonin), แอล-ทริปโตเฟน (L–Tryptophan), บาราคอล (barakol) เป็นต้น
อ่านบทความที่เกี่ยวข้องเพิ่มเติม

เนื่องจาก ยานอนหลับ และสารที่ช่วยในการนอนหลับ ที่มีอยู่ในปัจจุบันมีอยู่หลายชนิด ซึ่งต่างก็มีสรรพคุณที่ช่วยให้นอนหลับ แต่ก็จะมีโครงสร้างทางเคมีของยาและกลไกการออกฤทธิ์ที่ต่างกัน ทำให้เกิดผลต่อคุณภาพการนอน และผลไม่พึงประสงค์ หรืออาการข้างเคียงต่างกัน (adverse effects)
เราจึงจะต้องพิจารณาว่า ยานอนหลับ กลุ่มใด มีความเหมาะสม
ซึ่งสิ่งที่จะช่วยในการสนับสนุนการตัดสินใจเลือกใช้ยานอนหลับ หรือสารช่วยการนอนหลับนั้น มีดังนี้
- คุณภาพการนอน (sleep quality) และการเปลี่ยนแปลงโครงสร้างการนอนหลับ (sleep architecture)
- การกดการทำงานต่อระบบหายใจ (respiratory depressant effects)
- การดื้อยา (tolerance) การติดยา (dependence) และการเกิดอาการนอนไม่หลับจะเป็นรุนแรงกว่าตอนยังไม่ได้เริ่มใช้ยา (rebound insomnia) หลังหยุดการใช้ยา
- ผลข้างเคียงเมื่อตื่นหลังได้รับยา เช่น ง่วงนอน ความผิดปกติด้านความจำ (memory impairment) ความผิดปกติของการทดสอบการทำงาน (performance impairment)
- ผลข้างเคียงอื่นๆ ที่รุนแรง
ตัวอย่าง ยานอนหลับ กลุ่มที่ใช้บ่อยๆ
ยานอนหลับ : กลุ่มยาเบนโซไดอะซีปีน (Benzodiazepines) ถูกใช้เป็นยาช่วยการนอนหลับในปัจจุบัน เนื่องจากพบว่ามีความปลอดภัยกว่ายาที่มีการใช้มาก่อน เช่น ยาในกลุ่มบาร์บิทูเรต (barbiturates)
- ผลของยาต่อการนอนหลับ พบว่า ยานอนหลับ ในกลุ่มนี้ สามารถทำให้ระยะเวลาก่อนหลับ (sleep latency) สั้นลง เพิ่มระยะเวลาหลับรวม (total sleep time)
- ผลของยาต่อระบบการหายใจ พบว่ายานอนหลับในกลุ่มนี้ มีผลกดการทำงานต่อระบบการหายใจ ทำให้เกิดช่วงเวลาของการหยุดหายใจนานและมากครั้งขึ้น ในผู้ป่วยที่เป็นโรคหยุดหายใจขณะหลับ (sleep apnea) ดังนั้น จึงไม่ควรใช้ยากลุ่มนี้กับผู้ป่วยโรคหยุดหายใจขณะหลับ และโรคปอดอุดกั้นเรื้อรัง (COPD)
- การดื้อยา (tolerance) พบได้ในการใช้ยากลุ่มนี้ โดยเฉพาะยาที่ออกฤทธิ์สั้น และใช้ติดต่อกันนานกว่า 1-2 สัปดาห์ การใช้ยาเหล่านี้ในขนาดสูงติดต่อกันหลายสัปดาห์ หรือขนาดต่ำติดต่อกันหลายเดือนอาจทำให้เกิดการติดยา (dependence) และเมื่อหยุดยาทันทีจะเกิดอาการถอนยา (withdrawal) เช่น วิตกกังวล หงุดหงิด นอนไม่หลับ อ่อนเพลีย วิงเวียน ซึมเศร้า สั่น ไม่มีสมาธิ เป็นต้น นอกจากนี้การใช้ยากลุ่มนี้ในขนาดสูง และติดต่อกันนาน เมื่อหยุดยาอาจมีอาการนอนไม่หลับมากขึ้น (rebound insomnia)
- ผลข้างเคียงในวันรุ่งขึ้น เมื่อใช้ยานอนหลับกลุ่มนี้ พบว่าร้อยละ 10 ของผู้ใช้ยามีอาการง่วงนอนในวันรุ่งขึ้น ยาที่ออกฤทธิ์ยาวมีโอกาสเกิดง่วงในวันรุ่งขึ้นได้มากกว่ายาที่ออกฤทธิ์สั้น ในขณะที่่ยาที่ออกฤทธิ์สั้น จะมีปัญหาความจำในวันรุ่งขึ้น ผลข้างเคียงอื่นที่อาจพบได้แก่ อาการวิงเวียน (พบน้อยกว่าร้อยละ 1) เดินเซ (พบน้อยกว่าร้อยละ 2 ) ซึ่งผลข้างเคียงนี้อาจทำให้เกิดการหกล้ม และเสี่ยงต่อกระดูกสะโพกหักได้โดยเฉพาะในผู้สูงอายุ
ถึงแม้ยากลุ่มนี้จะถูกใช้อย่างแพร่หลาย แต่ก็พบว่ายาเบนโซไดอะซีปีน ก็มีผลข้างเคียงได้ไม่น้อย ทั้งการเปลี่ยนโครงสร้างการนอนหลับ การติดยา การกดระบบการหายใจขณะหลับ ผลต่อความจำ และเสี่ยงต่อการเกิดอุบัติเหตุ เป็นต้น
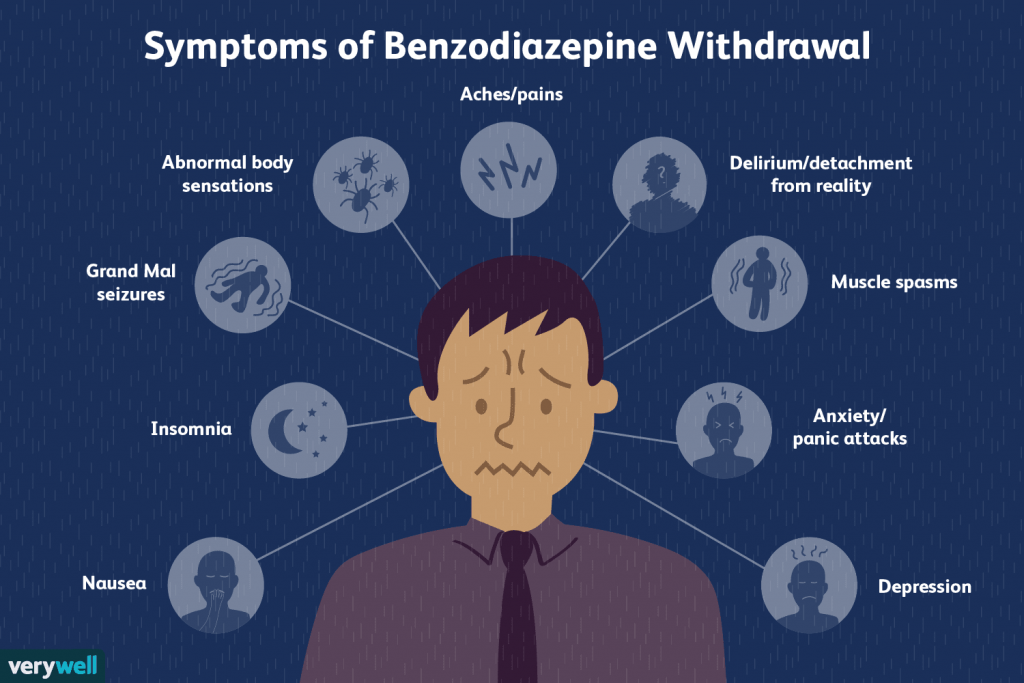
Credit : VERYWELL
กลับสู่สารบัญข้อควรระวังการใช้ ยานอนหลับ
ในปัจจุบันก็มีการผลิตยาช่วยการนอนที่ออกฤทธิ์ที่เฉพาะเจาะจงมากขึ้น เพื่อให้เกิดผลข้างเคียงน้อยลง ซึ่งต้องการการศึกษาติดตามผลข้างเคียงจากการใช้ยาในระยะยาว ในขณะที่สารสกัดจากธรรมชาติที่ช่วยการนอนหลับเป็นความหวังว่าจะปลอดภัยกว่าการใช้ยาช่วยการนอน แต่พบตัวอย่างว่าเมื่อสารแอล-ทริปโตเฟน (L-tryptophan) ถูกใช้อย่างแพร่หลาย ก็พบผลข้างเคียงที่รุนแรงได้ไม่น้อย
เพราะฉะนั้นการใช้ ยานอนหลับ ควรต้องระมัดระวังเป็นพิเศษ โดยเฉพาะผู้ป่วยโรคตับ ไต และผู้สูงอายุ เพราะยาอาจสะสมในร่างกายได้มากขึ้น เกิดผลข้างเคียงได้มากกว่าปกติ นอกจากนั้นควรหลีกเลี่ยงการใช้ยานอนหลับในหญิงตั้งครรภ์ ให้นมบุตร ผู้ป่วยโรคปอด และผู้ที่มี ภาวะหยุดหายใจขณะหลับ รวมถึงผู้ที่ใช้ยาออกฤทธิ์กดประสาท
ส่วนผู้ที่ใช้ยานอนหลับ ควรงดเครื่องดื่มที่มีแอลกอฮอล์ทุกชนิด เนื่องจากแอลกอฮอล์จะไปเสริมฤทธิ์กัน อาจกดการหายใจเป็นอันตรายถึงชีวิตได้
อ่านบทความที่เกี่ยวข้องเพิ่มเติม
จากคำถามที่ว่า ทาน ยานอนหลับ ช่วยแก้โรคนอนไม่หลับ ได้จริงหรือ?
จากข้อมูลต่างๆ ที่กล่าวมานั้น พอจะบอกได้ว่า การทาน ยานอนหลับ สามารถเป็นตัวช่วยในการนอนหลับได้ ช่วยให้นอนหลับได้ง่ายขึ้น และหลับได้ดีขึ้น แต่คงไม่ได้ช่วยแก้โรคนอนไม่หลับ
เพราะฉะนั้นหากมีปัญหาเรื่องการนอนหลับ ควรจะปรึกษาแพทย์เพื่อหาสาเหตุของการนอนไม่หลับ เพื่อจะได้รักษาได้ตรงจุด รวมถึงการเริ่มยา การหยุดยาหรือปรับยานอนหลับ ควรจะอยู่ในความดูแลของแพทย์ เพื่อจะได้รับการรักษาที่เหมาะสมและปลอดภัย
และหากจำเป็นต้องใช้ยานอนหลับควรปฏิบัติตัวตามสุขอนามัยในการนอนที่ดีร่วมด้วย โดยจัดบรรยากาศในห้องนอนให้นอนสบาย ไม่มีสิ่งรบกวน เข้านอนและตื่นนอนให้เป็นเวลา จำกัดเวลานอนให้เหมาะสมและเพียงพออย่างน้อย 6-8 ชั่วโมง หาวิธีผ่อนคลายความเครียด และออกกำลังกายสม่ำเสมอ รวมทั้งหลีกเลี่ยงเครื่องดื่มที่มีคาเฟอีน งดสูบบุหรี่ หากปฏิบัติไปเรื่อยๆ ก็จะสามารถนอนหลับได้ดีขึ้น





รัตตินันท์ คลินิก ให้บริการด้านความงามและการรักษา โดยทีมแพทย์ผู้เชี่ยวชาญในแต่ละสาขา พร้อมด้วยเทคโนโลยีทางการแพทย์ที่ได้รับการรับรองมาตรฐาน และให้ความสำคัญกับความปลอดภัยของผู้รับบริการ ศูนย์ได้รับการรับรองคุณภาพจาก AACI สหรัฐอเมริกา ในฐานะศูนย์ศัลยกรรมผู้ป่วยนอกแห่งหนึ่งในภูมิภาคเอเชียแปซิฟิก และได้รับการประเมินในด้านการให้บริการจากลูกค้าหลายประเทศ